Förderprogramm "Spenden gegen Krebs"
Jedes Jahr können sich Projektteams des NCT Heidelberg um Fördergelder aus dem Programm „Spenden gegen Krebs“ bewerben. Eine Jury aus Expert:innen aus verschiedenen Disziplinen begutachtet die eingereichten Anträge und wählt die Forschungsprojekte aus, die mit Spendengeldern gefördert werden. 2025 hat sich die Jury für vier Projekte aus der Translationalen Forschung sowie drei Projekte aus dem Bereich Pflege und Beratung entschieden:
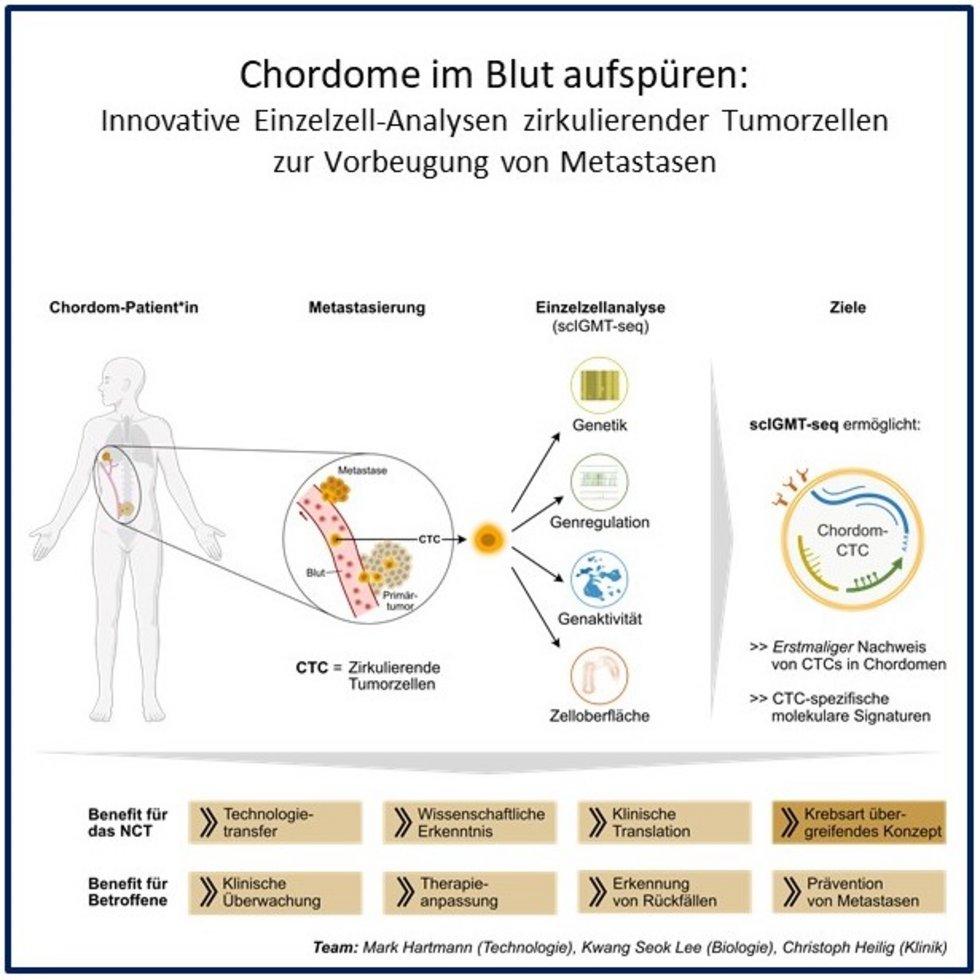
Chordome im Blut aufspüren: Innovative Einzelzell-Analysen zirkulierender Tumorzellen zur Vorbeugung von Metastasen
Dr. Mark Hartmann, Dr. Kwang Seok Lee, Dr. Christoph Heilig
Chordome sind seltene, langsam wachsende, aber aggressive Tumoren der Wirbelsäule und Schädelbasis; Rückfälle sind bei Chordomen häufig und sie können metastasieren. Für die Entstehung von Metastasen sind zirkulierende Tumorzellen (CTCs) im Blut von zentraler Bedeutung. Bei Chordomen wurden CTCs bisher jedoch noch nicht untersucht.
Das Projekt setzt eine neue Einzelzelltechnologie (scIGMT-seq) ein, die gleichzeitig das Oberflächenprofil (Immunotyp), genetische (Genotyp) und epigenetische Veränderungen (DNA-Methylierung) und Genaktivitäten (Transkriptom) einzelner Zellen analysiert. Ziel ist es, CTCs erstmals sicher nachzuweisen und detailliert molekular zu charakterisieren. In Blutproben von Patient:innen mit fortgeschrittener Erkrankung sollen dafür potenzielle Tumorzellen per Durchflusszytometrie identifiziert, gesammelt und weiter analysiert werden. Die Durchflusszytometrie erkennt einzelne Zellen in einer Flüssigkeitssuspension mithilfe eines Laserstrahls.
Als Proof-of-Concept soll das Projekt Marker für die klinische Überwachung, Therapieanpassung und frühere Rückfallerkennung liefern und so die Grundlage für weiterführende Studien und neue therapeutische Ansätze bei Chordomen schaffen. Langfristig können daraus neue Behandlungsmöglichkeiten zur Verhinderung von Metastasen entstehen.
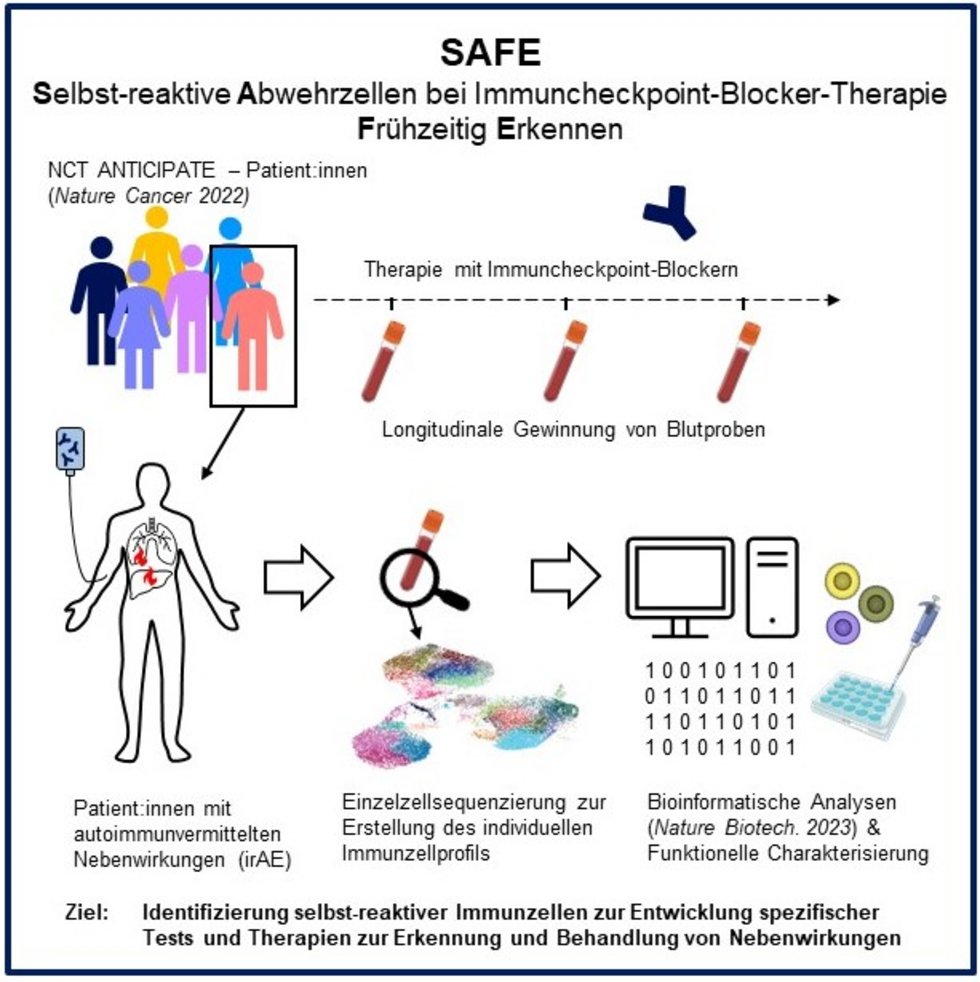
SAFE: Selbst-reaktive Abwehrzellen bei Immuncheckpoint-Blocker-Therapie frühzeitig erkennen
Joscha Kraske, Dr. Thomas Walle
Die Immuntherapie mit Immuncheckpoint-Blockern hat die Behandlung vieler Krebsarten deutlich verbessert. Sie kann jedoch auch dazu führen, dass die aktivierten Immunzellen gesunde Organe wie Leber, Lunge oder Darm angreifen. Vermutlich sind dafür spezifische „selbst-reaktive“ Immunzellen verantwortlich. Bisher ist jedoch nicht bekannt, wie sie sich von tumorreaktiven Immunzellen unterscheiden.
Das Projekt untersucht Immunzellen im Blut von Patient:innen, die eine Immuncheckpoint-Blocker-Therapie erhalten, mittels Einzelzellsequenzierung. Dabei wird die Aktivität tausender Zellen patientenindividuell ausgelesen, um mit modernen bioinformatischen Methoden Zellgruppen zu identifizieren, die mit immunvermittelten Nebenwirkungen in Verbindung stehen. Die Funktion der identifizierten Zellen wird anschließend im Labor näher untersucht. Diese neuen biologischen Daten werden individuell mit klinischen Daten verknüpft. Ziel ist, Patient:innen mit erhöhtem Risiko für immunvermittelte Nebenwirkungen durch die Entwicklung diagnostischer Tests frühzeitig zu erkennen und die Grundlage für neue Therapien zu schaffen, die Nebenwirkungen gezielt behandeln, ohne den Therapieerfolg zu beeinträchtigen.
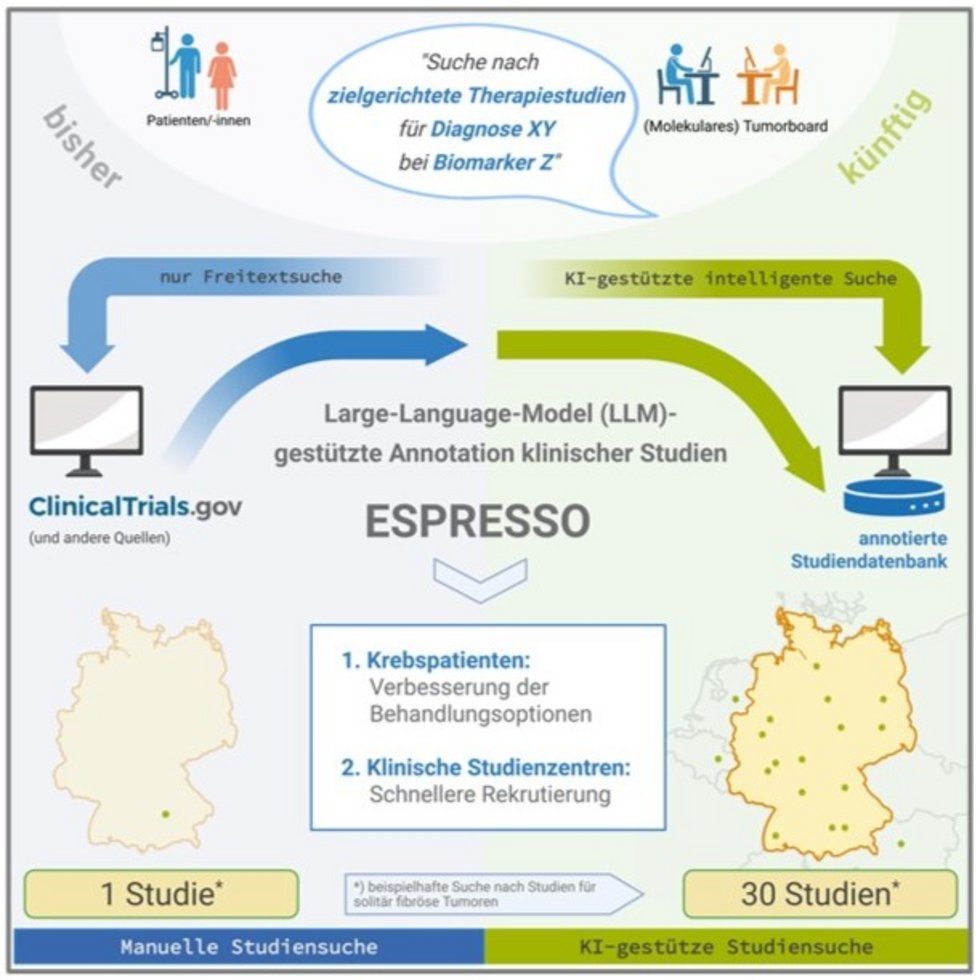
ESPRESSO = Eligibility Screening of clinical trial Protocols using Retrieval-Enhanced Semantic Searches and Ontologies
Dr. Simon Kreutzfeldt, Dr. Eva Krieghoff-Hennig, Eva Reisinger, Nils Hammer
Klinische Studien ermöglichen Krebspatient:innen innovative Therapien über den Standard hinaus. Besonders relevant ist dies bei seltenen Tumoren, für die es oft kaum wirksame Behandlungen gibt. Die Suche nach passenden Studien ist jedoch schwierig: Inkonsistente Protokolle und uneinheitliche Begriffe für Krebsarten, Medikamente und Biomarker führen zu lückenhaften Ergebnissen.
ESPRESSO adressiert dieses Problem mit einer automatisierten, KI-gestützten Annotationsmethode. Diese analysiert Studienprotokolle aus Studiendatenbanken, strukturiert und harmonisiert Informationen zu Behandlungsarmen, Krebsarten, Biomarkern sowie Therapien und ergänzt fehlende Daten aus weiteren öffentlich verfügbaren Quellen. In einem Pilotversuch konnten so 30 passende Studien für einen Patienten mit einer seltenen Tumorerkrankung identifiziert werden – konventionell wurde nur eine Studie gefunden.
Die täglich aktualisierte, nutzerfreundliche Datenbank ist über Weboberfläche sowie eine API-Schnittstelle zugänglich und lässt sich direkt in Tumorboard-Software integrieren. Dank des hohen Automatisierungsgrades ermöglicht die Plattform dauerhaft eine schnelle, umfassende Suche nach Studien, verbessert die Versorgung von Patient:innen und unterstützt die Rekrutierung für klinische Studienzentren im One NCT.
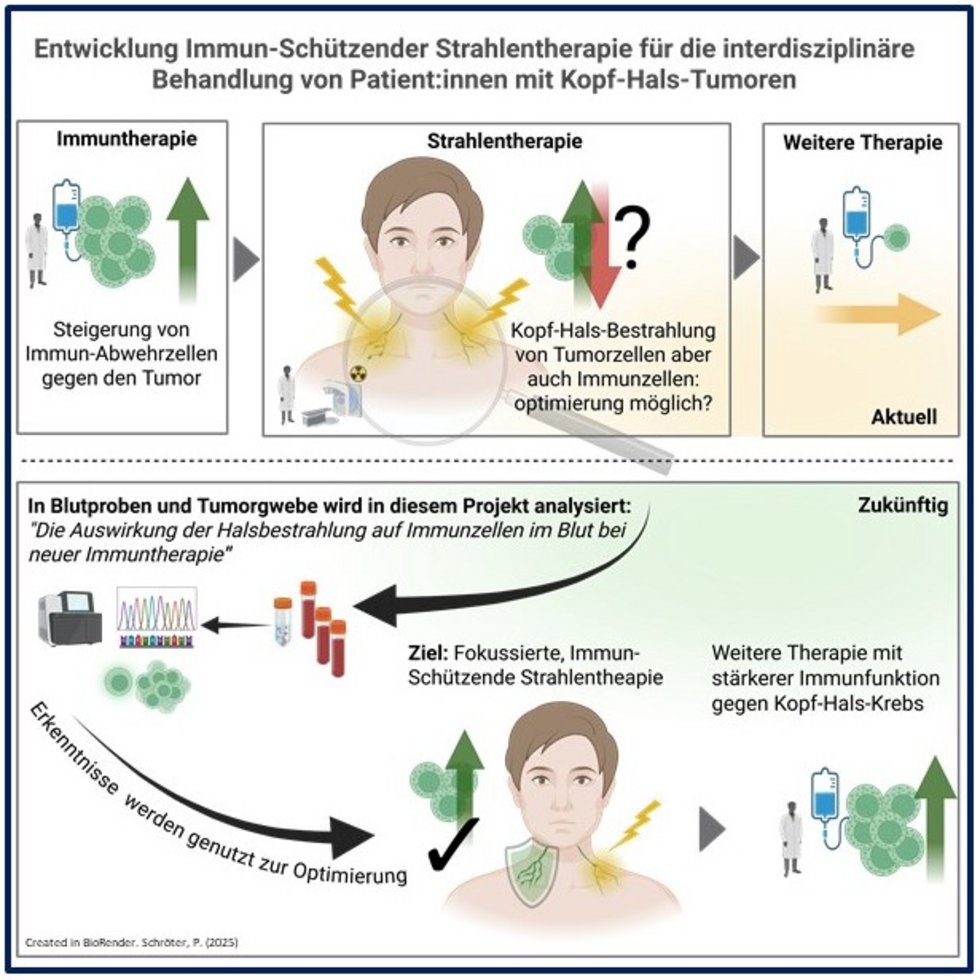
Tumorzellen bekämpfen – Immunzellen bewahren: Mit der Entwicklung immunkompatibler Strahlentherapie neue Wege in der interdisziplinären Behandlung von Patient:innen mit Kopf-Hals-Tumoren eröffnen
Dr. Philipp Schröter, Dr. Florian Stritzke, PD Dr. Thomas Held, PD Dr. Tilmann Bochtler
Neue Studien zeigen, dass Immuntherapie mit Operation und Radio(chemo)therapie bei fortgeschrittenem Kopf-Hals-Krebs kombiniert werden kann. Während die Immuntherapie Immunzellen im Kampf gegen Tumorzellen stärkt, kann die Bestrahlung die Immunabwehr schwächen.
Bislang war die großflächige prophylaktische Halsbestrahlung nach der Operation Standard, um kleinste Tumorreste zu beseitigen. Sie trifft jedoch auch viele Immunzellen und Lymphbahnen, und die Auswirkungen auf die Immunabwehr sind noch unzureichend untersucht. Ein präzises Verständnis der Bestrahlungswirkungen auf das Immunsystem ist daher notwendig, um die Therapie optimal abzustimmen.
Im Pilotprojekt werden Patient:innen mit operablem Kopf-Hals-Krebs durch alle Therapieabschnitte begleitet und ein „Fingerabdruck“ der für die Tumorabwehr wichtigen Immunzellen aus Tumor-, Lymphknoten- und Blutproben mittels T-Zell-Rezeptor-Sequenzierung erstellt. So lassen sich Immunantworten erkennen, die unter Immuntherapie entstehen, während der Bestrahlung zurückgehen oder danach im Blut zirkulieren.
Das Ziel ist eine gezieltere Bestrahlung, die Immunzellen schont, anhaltende Immunantworten stärkt und zusammen mit der Immuntherapie Kopf-Hals-Krebs besser bekämpft.
SDM-Kompetent: Shared Decision Making und patientenzentrierte Kommunikationskompetenz in der Onkologie
Prof. Dr. Christiane Bieber, Dr. Cindy Körner
In der Onkologie stehen heute zahlreiche Behandlungsoptionen wie Immuntherapie, zielgerichtete Therapien, Chemotherapie, Operation oder Bestrahlung zur Verfügung. Behandlungsentscheidungen sind komplex und mit unterschiedlichen Risiken und Nutzen verbunden. Leitlinien empfehlen seit Jahren eine gemeinsame Entscheidungsfindung (Shared Decision Making, SDM) zwischen Patient:innen und Ärzt:innen, um individuelle Wünsche, Lebensumstände und Wertvorstellungen zu berücksichtigen.

SDM wird im Klinikalltag jedoch im Erleben von Patient:innen noch zu selten angewandt. Viele Ärztinnen und Ärzte sind offen, ohne gezielte Schulung gelingt die Umsetzung jedoch selten. Spezifische Kommunikationsfertigkeiten sind entscheidend, etwa das aktive Einbeziehen der Patientensicht, der Umgang mit Unsicherheiten, Risiko-Nutzen-Abwägungen und emotional belastenden Situationen.
Das Projekt möchte mit Kommunikationstrainings onkologisch tätigen Ärzt:innen SDM-Fertigkeiten vermittelt, unter anderem durch Patientenbeitrag, Wissensvermittlung, Gruppendiskussionen, Reflexionsaufgaben, Beispielvideos, Rollenspiele, Videofeedback und praktische Übungen. Das Konzept baut auf Ansätzen auf, die mit dem Patientenbeirat am NCT Heidelberg entwickelt und getestet wurden.
Mit Mut und Sicherheit durch die Strahlentherapie: Kindgerechte Information für kleine Patient:innen
PD Dr. Semi Harrabi, Dr. Maximilian Deng
Strahlentherapie kann für Kinder besonders beängstigend sein: Fremde Geräte, große Räume, unbekannte Abläufe und die Notwendigkeit, still zu liegen, führen oft zu Angst und Überforderung. Häufig ist deshalb eine Narkose notwendig.
Am Heidelberger Ionentherapiezentrum (HIT) entstehen in Zusammenarbeit mit Kinderpsycholog:innen und Elternvertreter:innen kindgerechte Informationsvideos. Sie erklären den Ablauf der Behandlung Schritt für Schritt – vom ersten Gespräch über das Planungs-CT und die Anfertigung der individuellen Maske bis hin zur Bestrahlung im HIT. Klare Sprache, anschauliche Bilder, Animationen und reale Aufnahmen geben den Kindern Orientierung und Sicherheit.
Die Videos bauen Vertrauen auf, machen Mut und zeigen, dass ein Team aus Ärzt:innen, Pflegekräften, Physiker:innen und Therapeut:innen die Kinder begleitet. Eltern können die Filme gemeinsam mit ihren Kindern ansehen und so die Therapieschritte besser nachvollziehen. Das Projekt trägt dazu bei, Ängste zu verringern, die Zahl der Narkosen zu senken, den Behandlungsablauf zu erleichtern und eine nachhaltige Orientierungshilfe für Kinder und Familien zu schaffen.
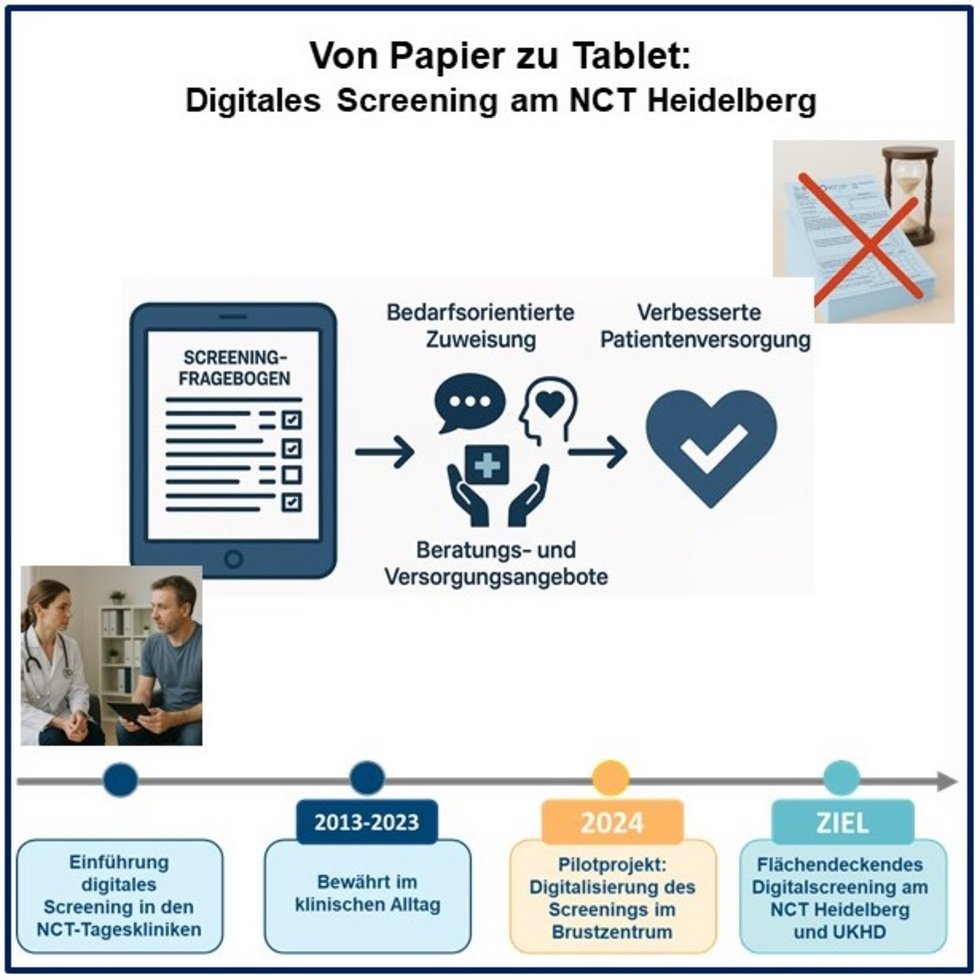
Von Papier zu Tablet: Flächendeckende Einführung eines digitalen Belastungsscreenings am NCT Heidelberg
Dr. Till Johannes Bugaj, Dr. Miriam Grapp, Anne-Kathrin Müller
Internationale Fachgesellschaften empfehlen ein Distress-Screening, ein standardisiertes Verfahren zur Erfassung von Belastungen wie Angst, Depression, sozialen Sorgen oder körperlichen Symptomen, als festen Bestandteil der onkologischen Versorgung. Es ermöglicht, Patient:innen frühzeitig an passende Unterstützungsangebote weiterzuleiten. In der Praxis wird das Screening oft papierbasiert durchgeführt. Dadurch kommen Ergebnisse nicht immer schnell bei den Behandlungsteams an und können leicht übersehen werden.
Am NCT Heidelberg wurde 2013 ein digitales Screening eingeführt, das bundesweit Vorbildcharakter hat. Bisher war die Nutzung auf das NCT-Gebäude beschränkt. 2024 startete im Brustzentrum ein erfolgreiches Pilotprojekt mit tabletbasiertem Screening. Eine Ausweitung auf weitere Organzentren ist daher gut machbar.
Ziel des Projekts ist die Einführung des digitalen Screenings in allen Organzentren. Ergebnisse stehen den Behandlungsteams sofort digital zur Verfügung, sodass Patient:innen mit hohem Unterstützungsbedarf gezielt an Psychoonkologie, Sozialdienst, Ernährungsberatung, Bewegung und weitere Angebote vermittelt werden können. Gleichzeitig entsteht eine wertvolle Datenbasis für Forschung, Qualitätssicherung und künftige Innovationen.